【不妊症、不妊治療の最新情報】着床率を高め妊娠する方法〜着床までの流れを知る〜
男性の精液が女性の膣内に送り込まれる際、健康な男性の精液の中に含まれる精子の量はおよそ1~5億個ともいわれ、これらが一斉にたった一つの卵子を求めて膣内を猛スピードで泳ぎ始める。 続きを読む...【不妊症、不妊治療の最新情報】着床率を高めるために今すぐやるべきこと
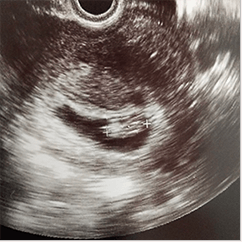
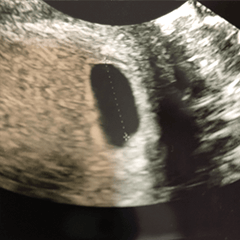
膨大部で受精した卵(胚)が細胞分裂をしながら成長し子宮内膜に着床する。
受精卵が子宮内膜に着床する確率は、一般に20〜30%ほどだといわれています。
この着床率を高めることがとても重要。
そのためには卵子の質を良くしエネルギーを高めることを意識しなければなりません。