2025年10月22日(水) 【男性不妊】
精巣内精子採取術 (TESE)とは?

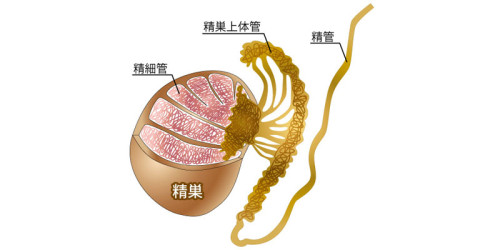
精巣内精子採取術 (TESE)
精液中に精子が確認できない(無精子症)場合に、精巣に精子が存在するかどうかを調べる検査である。Testicular sperm extraction (TESE) と呼ばれている。術中には、顕微鏡を用いながら行う(MD-TESE)ケースもある。
精子が存在しそうな箇所から、一部を採取し、その場で精子の有無を調べるのだ。精子が見つかれば、体外受精や顕微授精のために、保存する。しかし、TESEで得られる精子は数が十分でないことが多く、顕微授精が主に選択される。
また、見つかった精子を凍結保存する場合もあるが、精子数が非常に少ないため、生存率が低いことが多い。そのため、ほとんどの場合、採卵日と合わせてTESEを行い、新鮮な精子で顕微授精を行うのだ。
TESEの種類
TESEは基本的に、陰嚢を0.5cm~1.0cmほど切開し、精巣内の精細管(精子が作られる場所)と呼ばれる小さな組織を採取する。どちらの方法になるかは、症状にもよるため、担当医とよく相談することをおすすめする。
■ MD-TESE(顕微鏡下精巣内精子採取術 Microdissection TESE)
2泊3日の入院が必要。全身麻酔を行い、手術用顕微鏡を用いて、精巣組織を採取する。
■ TESE
日帰りが可能。局所麻酔を行い、手術用顕微鏡は用いずに精巣組織の一部を採取する。TESEは、閉塞性無精子症が明らかで、100%精子回収が期待できる方に選択される。しかし、術前診断が閉塞性無精子症だと診断されても、MD-TESEを選択されるケースもある。
TESEの対象者
・閉塞性・非閉塞性の無精子症の方
・先天性精管欠損症の方
・射精障害の方など
無精子症
精液の中に、精子が全く見当たらない状態。数を増やしたり、運動能力を上げたりといった対処で解決できないので、造精機能障害の中では最も深刻なものとなる。
無精子症は、精巣の中で精子が作られているにも関わらず、精子の通り道が塞がれていることから受精が成立しない「閉塞性無精子症」と、精子自体が存在しない「非閉塞性無精子症」の2つに分類されている。
射精障害
どうしても射精をすることができないケースだ。精巣で精子が作られているかどうかは、精巣容積・血中ホルモン値より推察が可能。その結果によってTESEが選択される。
術後の注意点
術後は軽い腹痛・出血・発熱が起こる場合がある。また、麻酔の副作用で吐き気やふらつきなどが現れる方もいる。
麻酔が切れた後の痛み等は、処方された鎮痛剤で抑えることができるそうだ。麻酔の副作用については、落ち着くまで安静にすることが一番である。
遺伝的な影響
女の子が産まれた場合は問題ないが、男の子が産まれた場合は、お父さんの遺伝子であるY染色体がそのまま受け継がれるため、そのお子さんにも同じ症状が引き継がれる可能性が高い。
特に、TESEで回収された精子は、「造成機能関連遺伝子」が欠けている異常が多いため、そのお子さんにも受け継がれてしまうことが大いにあり得る。
より良い状態の精子を採取するために
せっかく採取した精子が「質が悪い」状態だと受精する可能性が低くなる。また、受精したとしても、着床する可能性も低くなってしまうのだ。ならば、量が少なくても、日頃から精子の質を向上させるように生活習慣や食生活に気をつけていくべきだろう。
熱を避ける
熱に弱い精子を守るため、膝の上にノートパソコンを置いて仕事をしたり、熱がこもりやすいブリーフを穿いたりするのをやめよう。
喫煙・飲酒を避ける
喫煙やアルコールも精子の状態に影響するので、妊娠が成功するまでは控えたほうが無難である。
ミトコンドリアの活性化
いろいろな方法が考えられるが、まずミトコンドリアの状態に注目してみよう。ミトコンドリアは体全体の細胞はもちろん、生殖機能を働かせる細胞にもエネルギーを生産・配給する働きがある。筋肉を鍛えれば、体内に存在する細胞へエネルギーを生産・配給する「ミトコンドリア」の数も増える。
まずは、健康維持のために食生活をを見直したり、筋力トレーニングをしてみてはどうだろうか。



